Vågner du med et blodsukker, der ligger højere, end du havde håbet på – selvom du ikke har rørt mad siden aftensmaden? Du er langt fra alene. Forhøjet fastende blodsukker sniger sig ind på både unge og gamle, normalvægtige og overvægtige, motionsentusiaster og sofakartofler. Nogle opdager det tilfældigt ved det årlige helbredstjek; andre mærker trætheden, tørsten eller vægtstigningen og undrer sig over, hvad der foregår i kroppen.
Men ét enkelt tal på glukosemåleren fortæller kun halvdelen af historien. Bag de morgenhøje værdier gemmer sig et komplekst samspil mellem hormoner, leverfunktion, søvnkvalitet, medicin og vores hverdag i sofaen eller på kontoret. I denne artikel dykker vi ned i de 10 mest almindelige årsager til forhøjet fastende blodsukker – fra insulinresistens og fedtlever til søvnapnø og helt banale målefejl.
Uanset om du allerede har prædiabetes i sigte, vil forebygge type 2-diabetes eller blot ønsker en sundere krop, får du her den nyeste viden, praktiske råd og spørgsmål, du kan tage med til din læge – alt sammen skrevet i øjenhøjde. Lad os kaste lys over de mekanismer, der kan sende blodsukkeret til vejrs, og ikke mindst, hvad du selv kan gøre for at vende kurven.
Insulinresistens, prædiabetes og type 2-diabetes: ét kontinuum
I hvile udsættes kroppen løbende for en svag strøm af glukose, som især stammer fra leverens glukoneogenese og nedbrydning af glykogen. Under normale forhold dæmper insulin denne endogene produktion og dirigerer glukosen ind i muskler og fedtvæv. Når cellerne bliver insulinresistente, skal der imidlertid mere insulin til for at opnå samme effekt. Resultatet er, at leveren ikke “hører efter” – den fortsætter sin glukoseproduktion natten igennem, og fastende blodsukker (FBG) stiger.
Processen forløber typisk i tre overlappende faser:
- Kompensation: Bugspytkirtlen øger insulinudskillelsen for at holde blodsukkeret normalt.
- Prædiabetes: β-cellerne begynder at miste pusten; fastende glukose og/eller HbA1c kryber op, men ligger endnu under diabetes-grænsen.
- Type 2-diabetes: Insulinproduktionen kan ikke længere kompensere for resistensen, og både faste- og eftermåltids-glukose bliver kronisk forhøjede.
Typiske risikofaktorer
- Abdominal fedt (talje >88 cm hos kvinder, >102 cm hos mænd) – det mest metabolisk aktive fedt, som udskiller pro-inflammatoriske signalstoffer.
- Fysisk inaktivitet – få muskelsammentrækninger betyder lav GLUT4-translokation og ringere glukoseoptag.
- Arvelighed – mindst én førstegangsslægtning med type 2-diabetes fordobler risikoen.
- Alder >45 år, tidligere svangerskabsdiabetes, PCOS, hypertension og dyslipidæmi forstærker yderligere risikoen.
Kliniske markører og diagnostiske tærskler
| Test | Normalt | Prædiabetes | Type 2-diabetes |
|---|---|---|---|
| Fastende plasma-glukose (mmol/L) | <5,6 | 5,6 – 6,9 | ≥7,0 |
| HbA1c (%) | <5,7 | 5,7 – 6,4 | ≥6,5 |
| 2-timers OGTT (mmol/L) | <7,8 | 7,8 – 11,0 | ≥11,1 |
Bemærk: Værdierne skal bekræftes ved gentagen måling, medmindre der foreligger klassiske symptomer på hyperglykæmi.
Hvorfor fasteværdierne især stiger
- Nedsat leverinsulin-sensitivitet giver øget natlig glukoseproduktion.
- Nedsat muskeloptag betyder, at blodet “fyldes op” hurtigere og længere.
- Megainsulin tidligt i forløbet holder postprandial glukose i skak, men kan ikke hamle op med leverens output om natten – derfor ser man ofte forhøjede fasteværdier før systematisk forhøjede eftermåltidsværdier.
Identifikation af prædiabetes er en mulighed for at bremse eller vende udviklingen. Vægttab på 5-10 %, 150 minutters moderat motion om ugen og et kostmønster rigt på fuldkorn, bælgfrugter og fiberrige grøntsager har i interventionsstudier reduceret progression til type 2-diabetes med op til 58 %. Kombinationen af tidlig screening og målrettede livsstilsændringer er derfor det vigtigste redskab til at sænke både fastende blodsukker og den langsigtede sygdomsbyrde.
Leveren som glukosefabrik: fedtlever (NAFLD) og øget glukoneogenese
Når leveren har ophobet for meget fedt – en tilstand kendt som non-alcoholic fatty liver disease (NAFLD) – forvandles det ellers sofistikerede reguleringsorgan til en næsten ukontrolleret glukosefabrik om natten. Fedtaflejringerne gør levercellerne mindre følsomme for insulin, hvilket betyder, at signalet om at skrue ned for sukkerproduktionen ikke trænger igennem. Resultatet er øget glukoneogenese (nydannelse af glukose) i fasteperioden, så man vågner med højere blodsukker, selv om man ikke har spist siden aftensmaden.
Hvad sker der metabolisk?
- Leverinsulinresistens: Insulin plejer at hæmme både glukoneogenese og nedbrydning af glykogen. Ved NAFLD nedsættes denne bremse.
- Øget frie fedtsyrer: Fedtaflejringerne i leveren stammer bl.a. fra overskydende frie fedtsyrer i blodet. De samme fedtsyrer stimulerer leveren til at lave mere glukose.
- Kronisk inflammation: Fedt i leverceller udløser lavgradig inflammation og udskillelse af cytokiner, som yderligere svækker insulinsignalet.
Tegn på fedtlever – Hvornår skal man være opmærksom?
| Parameter | Typisk fund | Kommentar |
|---|---|---|
| ALAT (alanin-transaminase) | Let til moderat forhøjet (> 30 U/L for kvinder, > 40 U/L for mænd) |
Ofte første laboratorieindikator |
| ASAT (aspartat-transaminase) | Kan være let forhøjet ASAT/ALAT-ratio typisk < 1 |
Udtrykker levercellestress |
| Ultralyds-scanning | Hyperekkoisk (hvid) lever | Uskadelig, billig billeddiagnostik |
| Fibroscan / elastografi | Øget stivhed ved fremskreden NAFLD | Afslører risiko for fibrose |
Tilstanden er som regel tavs: ingen smerter, ingen gulsot. Derfor opdages den ofte først, når standardblodprøver viser let forhøjede leverenzymer eller i forbindelse med rutine-ultralyd.
Leveren kan genoptrænes
Det gode budskab er, at NAFLD er reversibel hos de fleste, og forbedringer i leverens insulinfølsomhed giver næsten altid lavere fastende blodsukker:
- Vægttab 5-10 % af kropsvægten reducerer leverfedtet markant. Selv små kilo kan tælle.
- Kostkvalitet: Spis mindre af frie sukkerarter, raffinerede stivelser og transfedt; spis mere af fuldkorn, grønt, bær, bælgfrugter, fedt fisk og nødder. Middelhavslignende kost har dokumenteret effekt.
- Begræns alkohol: Selvom NAFLD per definition er “ikke-alkoholisk”, kan selv moderate mængder alkohol bremse leverens fedtnedbrydning.
- Fysisk aktivitet: 150 min ugentlig moderat konditionstræning eller 75 min intens, kombineret med 2 x styrketræning, øger musklernes glukoseoptag og mindsker leverens egenproduktion.
- Stillesiddende pauser: Korte rej-dig-op pauser hvert 30.-60. minut sænker leverenzymer og fasteglukose i interventionsstudier.
Hvornår bør man søge læge?
Hvis du har gentagne fasteglukosemålinger >5,6 mmol/L og én eller flere af nedenstående risikofaktorer, bør du bede din læge om en leverudredning:
- Central fedme (taljemål >88 cm for kvinder, >102 cm for mænd)
- Forhøjede triglycerider eller lavt HDL-kolesterol
- Type 2-diabetes i familien
- Forhøjede leverenzymer uden kendt årsag
En veltrænet og slank lever producerer mindre natlig glukose, reagerer bedre på insulin og hjælper dig med at starte dagen med mere stabile blodsukre – et af de mest håndgribelige beviser på, at livsstilsændringer virker indefra og ud.
Hormoner og døgnrytme: dawn‑fænomenet og stresshormoner
Når vækkeuret ringer, er blodsukkeret forbløffende ofte højere end ved sengetid – også selv om du ikke har spist i 8-10 timer. Fænomenet kaldes dawn-fænomenet og skyldes en naturlig hormonel “opvågnings-cocktail”, som bliver problematisk, når insulinfølsomheden er nedsat.
Hvad sker der i de tidlige morgentimer?
- Kortisol topper omkring kl. 04-08 og stimulerer leveren til at frigive ny glukose (glukoneogenese).
- Væksthormon udskilles pulsvis i løbet af natten; et morgenpeak reducerer muskelcellers evne til at optage glukose.
- Adrenalin og noradrenalin øges som led i kroppens “gør-klar-til-dagslys”-respons og øger både glukosefrigivelse og insulinfølsomhed midlertidigt.
Hos personer med normal insulinrespons neutraliseres denne ekstra glukose hurtigt. Men ved insulinresistens – uanset om den skyldes overvægt, søvnmangel eller genetisk disposition – er morgeninsulinen utilstrækkelig, og fastende glukose forbliver forhøjet.
Forstyrret døgnrytme forstærker problemet
- Skifteholdsarbejde & nattjeneste vender døgnrytmen på hovedet. Lys om natten forskubber melatonin- og kortisolkurverne, hvilket øger morgenglukosen de dage, man sover “forkert”.
- Kronisk stress slider på det hormonelle bremsesystem. Vedvarende høje kortisolniveauer betyder, at leveren kører på halv gas hele døgnet.
- Uregelmæssige sengetider skaber “social jetlag”. Selv 1-2 timers forskydelse mellem hverdage og weekender kan ses som højere fastende blodsukker mandag morgen.
Nemme strategier til at tæmme dawn-fænomenet
- Fast sovetid – sigt efter 7-9 timers søvn med sengetid inden midnat. Kroppen elsker forudsigelighed.
- Morgensol, aftenmørke – 10-15 minutters dagslys inden kl. 10 hjælper døgnrytmen, mens dæmpet belysning og skærmfri tid efter kl. 21 sænker kortisol.
- Stressreduktion – daglige 5-10 minutter med vejrtrækningsøvelser, meditation eller let yoga kan målbart sænke kortisol og dermed morgenblodsukker.
- Undgå store, sene måltider – spis dagens sidste hovedmåltid 2-3 timer før sengetid for at minimere natlig glukosepulsering.
- Let aktivitet efter aftensmaden – en 10-20 minutters rask gåtur øger muskeloptaget af glukose og kan mindske natlig leverproduktion.
- Overvej koffein- og alkoholvaner – begge kan forstyrre søvnarkitekturen og øge natligt kortisol.
Selv små justeringer kan ofte ses på glukosemåleren i løbet af få dage. Ved vedvarende høje fastende værdier – især over 6,1 mmol/L – bør man dog få foretaget yderligere undersøgelser som HbA1c og eventuelt en oral glukosebelastning for at afklare, om insulinresistens eller prædiabetes er under opsejling.
Søvnmangel og søvnapnø
Forskningen er efterhånden krystalklar: søvn er en central reguleringsmekanisme for blodsukkeret. Allerede efter 2-3 nætter med mindre end 6 timers søvn kan raske, unge personer udvise målbar insulinresistens. I praksis betyder det, at muskler og lever reagerer dårligere på insulin, hvorefter kroppen må udsende mere af hormonet for at holde glukosen i skak – og fastende værdier kryber opad.
Mekanismerne omfatter bl.a.:
- Øget sympatisk aktivitet – “fight-or-flight”-hormoner som adrenalin og noradrenalin stiger og stimulerer leverens glukoseproduktion.
- Højere kortisolniveauer om morgenen, hvilket hæmmer insulins virkning.
- Nedsat udskillelse af væksthormon og IGF-1, der ellers fremmer musklernes glukoseoptag og reparation.
- Øget inflammatorisk tone (CRP, IL-6), som yderligere forringer insulinfølsomheden.
Obstruktiv søvnapnø – Når vejrtrækningen stopper om natten
Ved obstruktiv søvnapnø (OSA) kollapser de øvre luftveje gentagne gange under søvn. Resultatet er stimevis af iltmangel (intermitterende hypoksi), mikro-opvågninger og en kraftig stressrespons. Hver “miniafklemning” får leveren til at frigive glukose, mens kortisol og adrenalin pisker rundt i blodet – en perfekt opskrift på forhøjet fastende blodsukker.
OSA er tæt koblet til insulinresistens og type 2-diabetes, også når man kontrollerer for BMI. Kontinuerlig positiv luftvejstrykbehandling (CPAP) kan på få uger sænke både natlige glukosesvingninger og morgenværdier.
Tegn på, at din søvn bør udredes
- Højlydt, vedvarende snorken – især afbrudt af pustestop eller gnubbende lyde.
- Dagtræthed, morgenhovedpine eller behov for lur trods “nok” timer i sengen.
- Hyppige natlige toiletbesøg eller hjertebanken.
- Partner observerer gisp eller pludselige ryk.
- Vedvarende forhøjet fastende blodsukker uden klar forklaring.
Oplever du flere af ovenstående, bør du tale med din læge om en henvisning til polygrafi eller polysomnografi.
Søvnhygiejne: Små ændringer med stor effekt
- Stræb efter 7-9 timers regelmæssig søvn; gå i seng og stå op cirka samme tid hver dag.
- Dæmp lys og skærme 1 time før sengetid; undgå koffein efter kl. 15-16.
- Hold soveværelset mørkt, køligt (17-19 °C) og stille.
- Reducer alkohol; selv moderate mængder kan fragmentere søvnen og hæve blodsukkeret næste morgen.
- Indlæg afslapningsteknikker (vejrtrækningsøvelser, let udstrækning) for at dæmpe stresshormoner.
Gode nætter – og en eventuel OSA-behandling – kan således være “den manglende brik”, der hjælper fastende blodsukker ned på et sundere niveau og forbedrer effekten af både kost og motion.
Medicin og hormonterapi, der hæver blodsukker
Nogle gange ligger forklaringen på et uventet højt fastende blodsukker ikke i kosten eller motionen, men i medicinsk behandling. Flere udbredte præparater kan nedsætte insulinfølsomheden, stimulere leverens glukoseproduktion eller hæmme glukoseoptaget i muskel- og fedtvæv. Kender man mekanismen – og holder man øje med værdierne – kan problemet ofte afhjælpes uden at gå på kompromis med den underliggende sygdomsbehandling.
- Glukokortikoider (fx prednisolon, dexamethason, hydrokortison)
Øger glukoneogenesen i leveren og blokerer perifert glukoseoptag. Effekten ses allerede ved moderate doser og kan give midlertidig eller vedvarende prædiabetes. Inhalations- og næsespray har mindre, men målbar påvirkning hos følsomme personer. - Thiazid-diuretika (fx bendroflumethiazid, hydrochlorothiazid)
Kan hæve både faste- og postprandiale værdier gennem kaliumtab og reduceret insulinsekretion. - Betablokkere (især ikke-selektive som propranolol; men også metoprolol i høje doser)
Hæmmer insulinfrigivelse og skjuler hypoglykæmiske symptomer, hvilket kan få patienten til at overkompensere med kulhydrater. - Atypiske antipsykotika (olanzapin, quetiapin, clozapin m.fl.)
Forringer insulinens signalvej og øger appetitten, hvilket både direkte og indirekte presser fastende glukose op. - Visse antiretrovirale midler (fx proteasehæmmere som lopinavir/ritonavir)
Øger insulinresistensen via ændret fedtfordeling og mitokondrieskade. - Høje doser niacin (vitamin B3 brugt til dyslipidæmi)
Kan midlertidigt hæve blodsukkeret og bør monitoreres nøje hos personer med prædiabetes eller diabetes. - Statiner (især højstyrke atorvastatin og rosuvastatin)
Forbundet med en lille, men statistisk signifikant stigning i fastende glukose og HbA1c hos nogle brugere. Fordelene for hjerte-karsundheden overstiger som regel denne risiko.
Hvad kan du gøre?
- Stop eller ændr aldrig din medicin på egen hånd. Tal først med din læge om risiko/nytte-forholdet og mulige alternativer (fx ACE-hæmmer i stedet for thiazid, cardioselektiv betablokker, lavere steroiddosis eller lokalbehandling).
- Få målt fastende glukose og eventuelt HbA1c ved opstart og dosisændringer af ovennævnte lægemidler – især hvis du i forvejen har risikofaktorer som abdominal fedme eller familiær diabetes.
- Optimer kost, fysisk aktivitet og søvn; selv små livsstilsjusteringer kan neutralisere den glykæmiske påvirkning fra medicinen.
- Overvej kontinuerlig glukosemonitorering (CGM) eller hyppigere fingerprik i perioder med høje steroiddoser eller ny antipsykotisk behandling.
Bliver fastende blodsukker ved med at ligge højt (> 6,0 mmol/L) trods justeringer, bør du udredes for latent prædiabetes eller debuterende type 2-diabetes – også selv om medicin er en sandsynlig medskyldig.
Kostkvalitet og måltidstiming: sen aftensmad, raffinerede kulhydrater og alkohol
Fordøjelsessystemet arbejder efter en indre circadian klokke. Sent på aftenen falder insulinfølsomheden naturligt, og leveren skruer ned for sin evne til at lagre glukose som glykogen. Spiser man et stort måltid tæt på sengetid – især hvis det er rigt på hurtige kulhydrater og fedt – tvinges kroppen til at håndtere et højt glukoseniveau på et tidspunkt, hvor de hormonelle bremser er slået til. Resultatet er:
- Højere blodsukker gennem natten og en markant forhøjelse om morgenen.
- Mere natlig glukoneogenese (nydannelse af glukose i leveren), fordi overskuddet ikke lagres effektivt.
- Forstyrret nattesøvn, hvilket i sig selv øger insulinresistens næste dag.
Raffinerede kulhydrater, lavt fiberindtag og ultraforarbejdede fødevarer
Et kostmønster domineret af hvidt brød, pasta, sodavand, bagværk og andre ultraforarbejdede produkter giver hurtige blodsukkerstigninger og tilsvarende kraftige insulinudskillelser. Når disse produkter samtidig fortrænger fiberrige grøntsager, bælgfrugter og fuldkorn, mister man tre vigtige mekanismer, der ellers dæmper fastende blodsukker:
- Forsinket mavetømning: Viskøse fibre fra havre, byg og grøntsager sænker glukoseabsorptionen.
- Øget mæthed: Protein og fibre reducerer kalorieindtag senere på dagen.
- Forbedret tarmflora: Fermenterbare fibre producerer kortkædede fedtsyrer, som øger insulinfølsomhed i lever og muskel.
Et lavt fiberindtag er derfor tæt forbundet med højere fasteglukose – også hos personer uden diagnosticeret diabetes.
Alkohol – En todelt effekt på blodsukkeret
Alkohol er en blodsukkerjoker:
- Akut fase (timerne efter indtag): Leveren prioriterer nedbrydning af ethanol og bremser sin glukoneogenese. Det kan give forbigående lavt blodsukker – især hvis alkoholen drikkes uden mad.
- Sene fase (natten og dagene efter): Gentagen – eller høj – indtagelse øger leverfedt, ødelægger døgnrytmen og fremmer inflammation. Samlet fører det til højere fastende glukose og større risiko for insulinresistens og NAFLD.
Derudover forringer alkohol søvnkvaliteten, hvilket forstærker den fastende blodsukkerstigning næste morgen.
Praktiske råd til bedre måltidstiming og kostkvalitet
- Spis dagens hovedmåltid tidligere – helst 2-3 timer før sengetid.
- Fordel energien jævnt: undgå store “kaloriebomber”, der efterlader lange perioder uden mad.
- Byg tallerkenen op omkring protein (fisk, bælgfrugter, magert kød), masser af farverige grøntsager og fuldkorn som rug, havre eller fuldkornsris.
- Sigte efter mindst 25-35 g kostfibre dagligt. Brug hele kerner, bælgfrugter, frø og grøntsager til hvert måltid.
- Begræns ultraforarbejdede, sukkerholdige produkter til et minimum. Jo færre ingredienser og jo mindre emballage, desto bedre.
- Moderér alkohol: maks. 1 genstand om dagen for kvinder og 2 for mænd – og ikke hver dag. Indtag den sammen med et måltid for at undgå hypoglykæmi.
- Overvej let, protein-baseret aftensnack (fx skyr med bær eller et kogt æg) frem for store kulhydratmåltider, hvis du er sulten efter middagen.
Sammenlagt kan en tidligere, balanceret og fiberrig kostpraksis reducere morgenglukose med adskillige mmol/L hos personer med insulinresistens – ofte på få uger.
Fysisk inaktivitet, tab af muskelmasse og stillesiddende adfærd
Har du nogensinde undret dig over, hvorfor dit fastende blodsukker sniger sig opad på dage, hvor du næsten ikke rejser dig fra kontorstolen? Forklaringen findes primært i vores muskler – eller mangel på samme.
Muskler som “glukosesvamp”
Skeletmuskulaturen er den vævstype, der lagrer og forbrænder mest glukose i hvile og under aktivitet. Når du bevæger dig, stimuleres transportproteinet GLUT4 til at vandre ud til muskelcellernes overflade, hvor det lader blodsukker trænge ind i cellen. Færre sammentrækninger betyder mindre GLUT4-aktivitet, og dermed må leveren kompensere ved at sende ekstra glukose ud i blodbanen – netop det, vi måler som højere fastende blodsukker.
Sarkopeni og aldersrelateret muskeltab
Efter 30-årsalderen mister de fleste 3-8 % muskelmasse pr. årti, med accelereret tab efter 60 år (sarkopeni). Mindre “glukosesvamp” → mindre plads til at lagre glukose. Derfor ses hos ældre ofte højere fasteværdier, uafhængigt af kalorier og kosttype.
Stillesiddende adfærd i moderne arbejdsliv
• >8 timer i stolen dagligt sænker insulinfølsomheden allerede efter 3-5 dage.
• Langvarigt sitting slukker for lipoproteinlipase (LPL) i lårmusklerne, hvilket øger fedtsyrer i blodet og forstyrrer leverens glukosebalance.
• Selv aktive personer, der træner 3-4 gange om ugen, kan opleve forhøjet fastende glukose, hvis de resterende vågne timer tilbringes stillesiddende.
Tre effektive strategier
- Styrketræning: 2-3 helkropspas/uge øger muskelmasse, glykogenlagre og GLUT4-tæthed. Studier viser sænkning af fastende glukose på 0,3-0,6 mmol/L efter 10-12 uger.
- Moderate konditionspas: 150 min/uge (fx rask gang, cykling, svømning) øger både muskelens og leverens insulinfølsomhed. Et enkelt 30-minuters pas kan forbedre glukoseoptagelsen i op til 24 timer.
- Mikropauser: Stå eller gå 2-3 min. hver halve time. Små “aktive afbrydelser” kan sænke fastende blodsukker med 4-8 % på blot én uge i kontrollerede forsøg.
Når træningen bliver for hård – og for sen
Meget intensiv træning (HIIT, lange intervaller eller tunge benøvelser) sent om aftenen kan øge kortisol, adrenalin og laktat. Disse hormoner holder leveren i “kamp-klar” glukoseproduktion, så din morgenmåling næste dag kan være 0,2-0,4 mmol/L højere. Det er som regel midlertidigt; overvej at flytte de hårdeste pas til tidligere på dagen eller læg en restitutionstur før sengetid.
Praktiske takeaways
1. Stræb efter 7 000-10 000 skridt dagligt som baseline.
2. Løft noget tungt eller brug elastikker 2-3 gange om ugen.
3. Brug reminder på telefon eller smartwatch til at rejse dig hver 30. minut.
4. Mål fastende blodsukker på rolige morgener – ikke dagen efter en sen, udmarvende træning.
Summa summarum: Kroppen er designet til hyppig bevægelse. Hold musklerne aktive og siddetiden nede, så vil både fastende blodsukker og den langsigtede metaboliske sundhed få et markant løft.
Akut sygdom, infektion, smerte og inflammation
Når kroppen pludselig udsættes for akut stress – det kan være i form af feber, en infektion, et kirurgisk indgreb eller kraftig smerte – aktiveres dens ”overlevelsesprogram”. Det betyder blandt andet, at hormoner og signalstoffer, der skal sikre tilstrækkelig energi til vitale organer, frigives i høje koncentrationer.
Hvad sker der fysiologisk?
- Kortisol, adrenalin og glukagon stiger – de stimulerer leveren til øget glukoneogenese (produktion af ny glukose) og hæmmer samtidig insulins virkning i vævene.
- Inflammatoriske cytokiner som TNF-α og IL-6 frigives ved infektion og vævsskade; de nedsætter insulinfølsomheden yderligere.
- Kombinationen af højere glukoseproduktion og lavere glukoseoptag betyder, at blodsukkeret – også det fastende – kan ligge markant over normalværdierne i dage til uger.
Typiske udløsere
- Feber og virusinfektioner (fx influenza, COVID-19, mave-tarm-virus)
- Bakterielle infektioner (lungebetændelse, urinvejsinfektion, hudabscesser)
- Post-operative tilstande – selve operationen + sårheling udløser stressrespons
- Akutte traumer og stærk smerte (forstuvning, fraktur, tandoperation m.m.)
- Inflammatoriske sygdomsudbrud (fx gigtflare, pancreatitis, IBD-skub)
Hvor længe varer det?
For de fleste er stigningen midlertidig og aftager, når:
- feberen falder og infektionen behandles,
- smerterne kontrolleres, og
- helingsprocessen skrider frem.
Ved ukomplicerede luftvejsinfektioner er fastende glukose ofte normaliseret inden for 1-2 uger. Efter større kirurgi kan det tage 4-6 uger.
Hvornår bør man reagere?
| Situation | Anbefalet handling |
|---|---|
| Fastende blodsukker >7,0 mmol/l i <14 dage efter kendt akut hændelse | Ofte forventeligt; monitorér og fokuser på væske, næring og ro. |
| Fortsat forhøjet >3-4 uger efter bedring | Søg læge for vurdering af latent diabetes, medicinbivirkning eller anden årsag. |
| Symptomer på hyperglykæmi (tørst, hyppig vandladning, træthed) | Kontakt sundhedsprofessionel straks; evt. behov for ketonmåling eller justering af insulin/tabletter. |
Praktiske råd under sygdom
- Sick-day-rules: Mål blodsukker oftere (hver 3.-4. time), hold dig hydreret og justér kulhydratindtag, hvis appetitten er lav.
- Tag ordineret medicin/insulin – spring ikke over for at ”undgå lavt blodsukker”; risikoen for højt er større.
- Anvend feber- og smertestillende midler efter behov; effektiv smertekontrol dæmper stresshormon-responset.
- Ved længerevarende immobilitet: Rejs dig og bevæg benene let, hvis muligt, for at øge glukoseoptag i musklerne.
Selv om en midlertidig stigning i fastende blodsukker under sygdom er normal, bør man altså altid følge værdierne til de er tilbage på sædvanligt niveau. Ved vedvarende eller uforklaret hyperglykæmi er en grundig medicinsk udredning vigtig for at udelukke debuterende diabetes, hormonelle forstyrrelser eller medicinbivirkninger.
Hormonelle tilstande og livsfaser: PCOS, graviditet, skjoldbruskkirtel og overgangsalder
Det kvindelige hormonspektrum og livets naturlige faser kan i sig selv skubbe fastende blodsukker op – ofte uden at man umiddelbart forbinder det med metabolisk sygdom. Nedenfor ses de mest kendte eksempler, deres mekanismer og hvad du kan gøre.
Pcos – Polycystisk ovariesyndrom
- Hvad sker der? Højere niveauer af androgener og insulinresistens forstærker hinanden i en ond cirkel, der øger både fastende glukose og risikoen for type 2-diabetes.
- Hyppighed: 10-15 % af alle kvinder i den fertile alder.
- Tegn: Uregelmæssige menstruationer, akne, øget hårvækst, vægtøgning særligt omkring maven.
- Handling: 5-10 % vægttab, regelmæssig motion, kost rig på fibre og fuldkorn samt eventuel metformin mindsker insulinresistensen.
Graviditet & svangerskabsdiabetes
- Hvad sker der? Human placental lactogen og andre graviditetshormoner nedsætter insulinfølsomheden for at sikre fostret glukose. Hos 3-8 % udvikles gestationel diabetes.
- Konsekvens: Højere fastende blodsukker fra 2. trimester – oftest forbigående, men øger senere mors risiko for type 2-diabetes 7-10-doblet.
- Handling: Screening i uge 24-28 med oral glukosebelastning, individuel kostvejledning og moderat fysisk aktivitet.
Skjoldbruskkirtel: Hyperthyreose
- Mekanisme: Overskydende thyreoideahormon accelererer leverenzymer i glukoneogenesen og øger perifer insulinresistens.
- Tegn: Hurtig puls, varmeintolerance, vægttab trods øget appetit, rysten.
- Handling: Behandl den bagvedliggende stofskiftesygdom (antithyroid medicin, radioaktivt jod eller kirurgi). Fastende blodsukker normaliseres oftest efter euthyroid tilstand er opnået.
Overgangsalder & lavere østrogen
- Mekanisme: Fald i østrogen hæmmer GLUT4-translokation i muskel- og fedtvæv, hvilket øger fastende glukose og abdominal fedtdeponering.
- Observation: Samme vægt kan give højere glukose før vs. efter menopausen.
- Handling: Styrketræning (for at bevare muskelmasse), kostomlægning og eventuel hormonsubstitutionsterapi efter lægelig vurdering.
Bagvedliggende faktorer der forstærker effekten
| Faktor | Hvordan påvirkes fastende glukose? |
|---|---|
| Alder | Beta-cellernes evne til at øge insulinsekretion falder, og insulinfølsomheden reduceres gradvist. |
| Sarkopeni | Mindre muskelmasse = færre GLUT4-transporter og lavere glukoseoptag i hvile. |
| Arvelighed | Variationer i gener for insulinsekretion (f.eks. TCF7L2) kan give højere baseline-glukose allerede i 20-30-års-alderen. |
Når skal du opsøge sundhedspersonale? Ved fastende blodsukker > 6,0 mmol/L på gentagne målinger, ved tegn på stofskifteforstyrrelse eller under/efter graviditet. Tidlig opsporing giver større spillerum for livsstilsændringer og målrettet behandling, før blodsukkeret glider ind i prædiabetes-området.
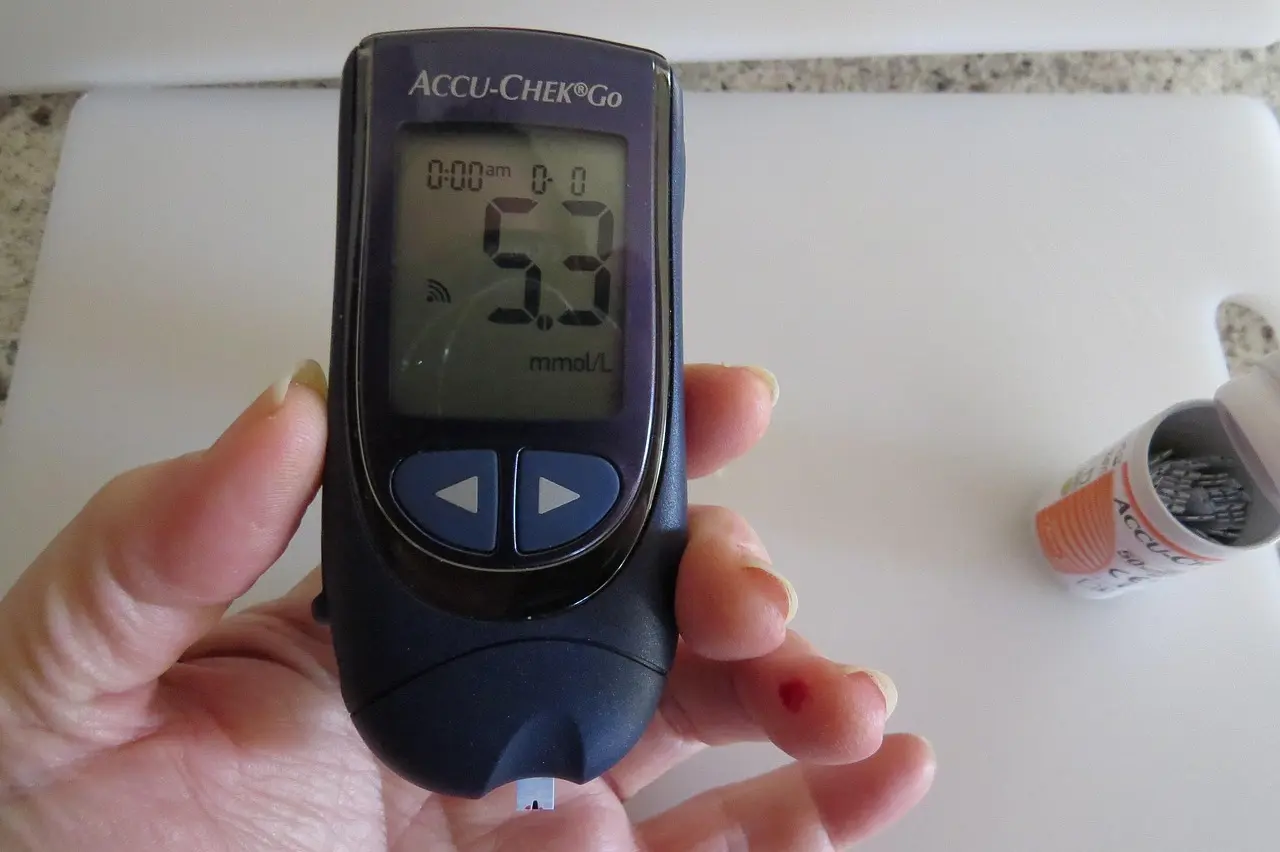
Målefejl og forvekslingsfaktorer
Et uventet højt fastende blodsukker kan skyldes helt praktiske fejlkilder. Før du konkluderer, at dit stofskifte er på afveje, er det derfor værd at udelukke nedenstående måle- og forvekslingsfaktorer:
- Utilstrækkelig faste
Kroppen skal have 8-12 timers ro fra kalorier, før en fastemåling giver et retvisende billede. Selv et lille stykke frugt eller en vitamintablet med sukker kan skubbe tallet op. - Sort kaffe, sødet te eller nikotin
Koffein og nikotin stimulerer adrenalin og kan øge glukoseniveauet midlertidigt. Drik kun vand, og vent med cigaretten/snus til efter målingen. - Dehydrering
For lidt væske gør blodet mere koncentreret og kan få glukosetallet til at virke højere. Drik et glas vand før sengetid, og mød op til måling velhydreret. - Hård aftenmotion
Intens træning sent på dagen øger stresshormoner og kan give en rebound-stigning i blodsukkeret morgenen efter. Prøv at måle på en hviledag for at sammenligne. - Kontaminerede fingre
Rester af frugt, cremer eller håndsprit på huden kan forurene bloddråben og vise falsk høje værdier. Vask hænderne grundigt i varmt vand og tør dem helt før prik. - Udstyr, kalibrering og teknik
Ældre målere, for gamle teststrimler eller kolde teststrimler (tages direkte ud af køleskabet) kan slå fejl. Kontrollér udløbsdatoer, opbevar strimler tørt/ved stuetemperatur, og foretag regelmæssige kontrolmålinger med kontrolopløsning.
| Problem | Lynløsning |
|---|---|
| Målingen virker usandsynligt høj | Gentag efter 2-3 dage med korrekt faste og teknik |
| Store udsving mellem hjemme- og klinikmåling | Bed om en laboratoriemåling (plasmaglukose) som reference |
| Tvivl om apparatet | Sammenlign to målere side om side, eller brug kontrolopløsning |
Når en forhøjet værdi bekræftes: Opstår der fortsat forhøjede tal efter gentagne målinger med korrekt teknik, bør du altid kontakte en sundhedsprofessionel for yderligere udredning, fx HbA1c- eller laboratorieglukoseprøve.